
2024-09-01

文章题目:Carbapenem-resistant Klebsiella pneumoniae capsular types, antibiotic resistance and virulence factors in China: a longitudinal, multi-centre study 技术手段:RNA-seq、全基因组测序、q-PCR、宏基因组 复旦大学附属华山医院在国际著名杂志《Nature microbiology》发表了关于中国耐碳青霉烯肺炎克雷伯菌荚膜类型、抗生素耐药性和毒力因素纵向多中心研究的相关文章,揭示了CRKP血清型的流行和动态且监测血清型变化对未来开发针对CRKP感染的免疫策略的重要性。本研究中转录组测序及部分分析均由上海派森诺生物科技股份有限公司完成。
01、研究背景 耐碳青霉烯肺炎克雷伯菌(CRKP)由于其多重耐药性质和感染高死亡率已成为对公众健康的严重威胁。根据2023年中国抗微生物药物监测网络(CHINET)的数据显示,肺炎克雷伯菌已成为中国临床第二大分离细菌,耐药率从2005年的2.9%稳步上升至2023年的30.0% 。耐药性的增加反过来限制了治疗选择,并增加了对控制CRKP感染的新策略的需求。
02、技术路线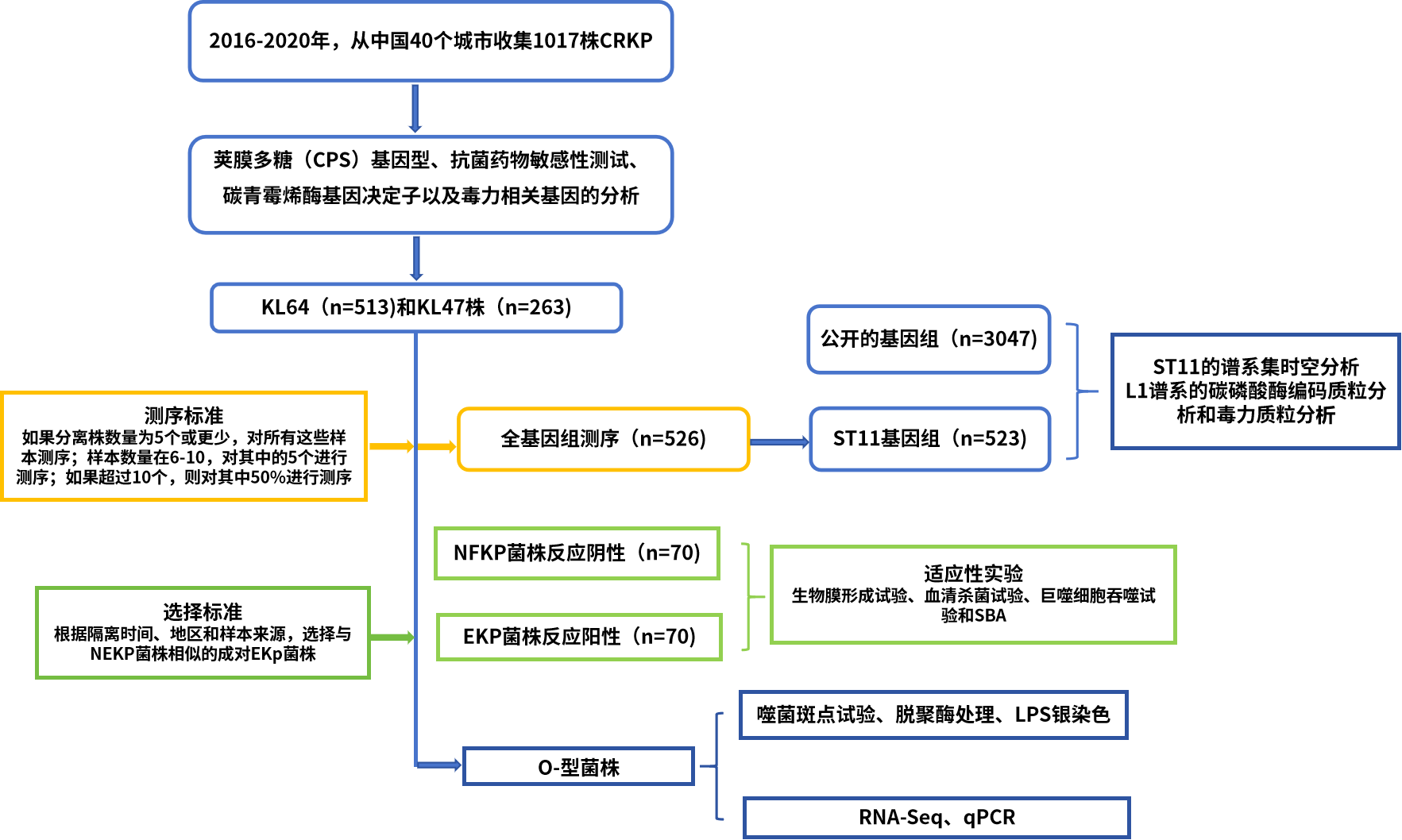
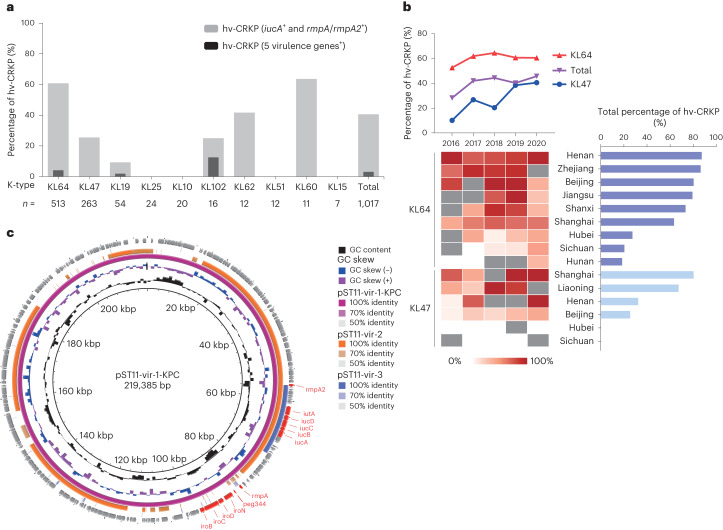
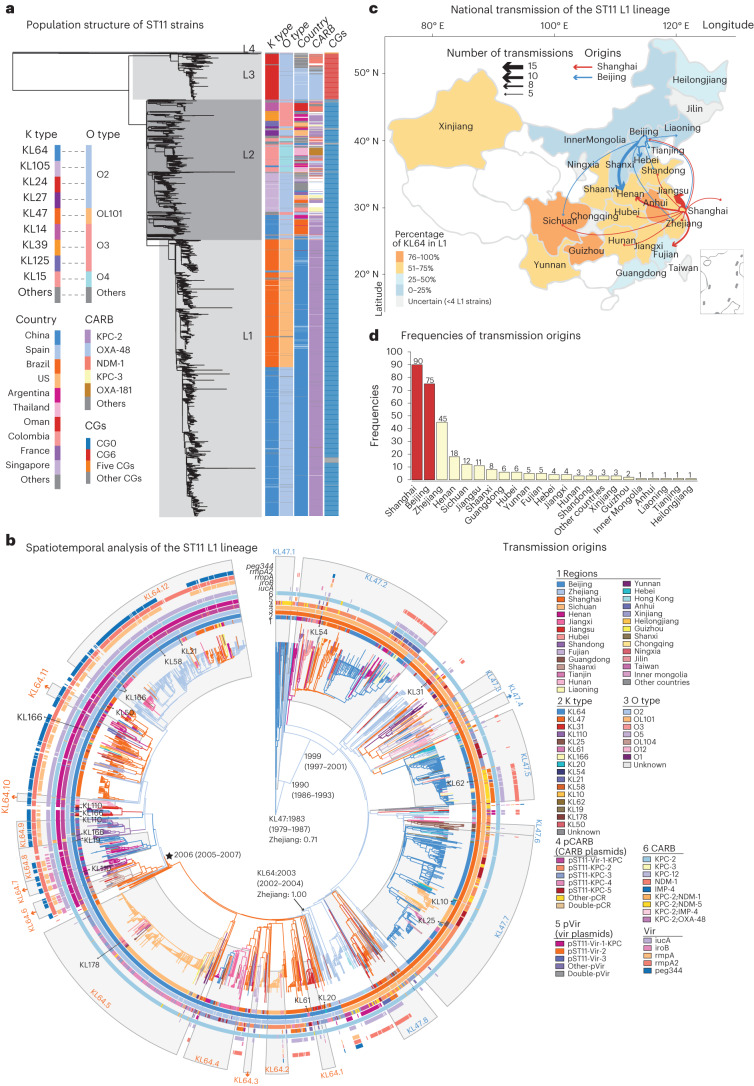
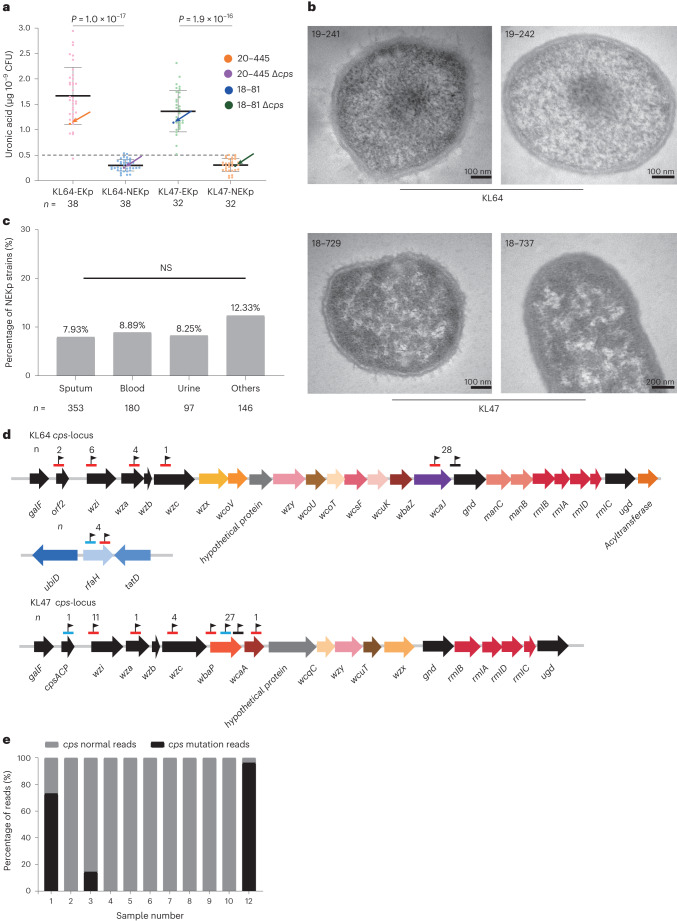
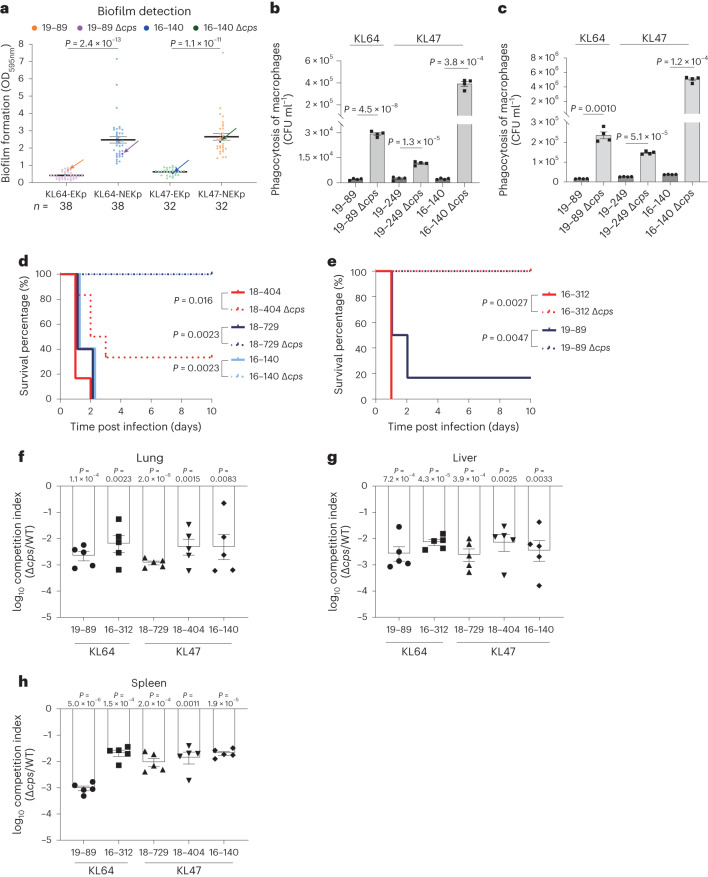
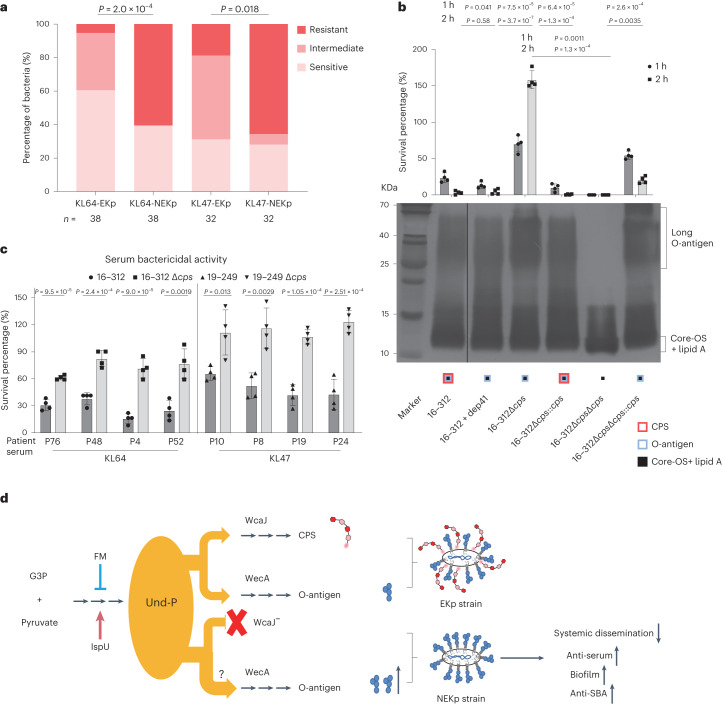
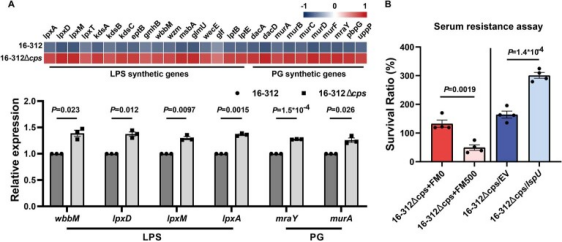
03、研究内容 1.CRKP分离株荚膜及其抗菌特性分析 2016-2020年,从中国26个省或直辖市的40家医院收治的肺炎克雷伯菌感染的成年患者中共收集了1017株非重复的CRKP分离株,这些分离株中大多数都是blaKPC-2,同时鉴定出18株非产碳青霉烯酶的CRKP分离株。荚膜基因分型发现58个不同的K位点;K型以KL64型和KL47型居多。这两种K型的出现频率随时间和地理的变化而变化。KL64从2016年的35.0%显著增加到2020年的59.6%,同时KL47从42.3%下降到17.8%(图1a)。KL64主要分布在中国东部和中部,而KL47主要分布在中国北部和东北部。通过测序展示了不同K型菌株在抗菌药物敏感性表型及碳青霉烯酶基因分布上的差异。排名前七的K型菌株主要与blaKPC-2基因相关,这些菌株对头孢他啶-阿维巴坦(CZA)敏感,但对阿米卡星耐药(除KL19外)(图1c)。 图1 2016-2020年中国26个省市CRKP分离株荚膜基因型及抗菌谱分析 2.CRKP分离株中与毒力相关的基因携带情况 在所有CRKP分离株中通筛选了5个高毒力相关基因,并将413株同时携带iucA和rmpA/rmpA2基因的分离株分类为高毒力CRKPs (hv-CRKPs),其中31株同时携带5个高毒力相关基因。在前10个k型菌株中,KL60含hv-CRKP菌株的比例最高(图2a),hv-CRKP的比例从2016年的28.2%上升到2020年的45.7%,KL47的hv-CRKP水平增加了三倍,相比之下KL64中hv-CRKP的频率保持稳定(图2b),这种变换趋势主要与在KL64和KL47菌株中与毒力相关的质粒有关(图2c)。 图2 CRKP菌株AMR及高毒力相关基因的分布 3.中国KL47和KL64型CRKP的基因组流行病学研究以及L1 - CRKP在中国的时空传递 为了获得两种最常见的k型CRKP的系统发育概况,本文对207株KL47和319株KL64进行了全基因组测序,发现其中>99%(523/526)属于ST11类型,基于kleborate预测,发现ST11的44个K型和6个O型具有很强的相关性,其中L1的相关性最强。ST11中最常见的碳青霉烯酶是blaKPC-2,其次是blaOXA-48和blaNDM-1(图3a)。基于上述系统发育,利用BactDating估计了L1谱系的时空动态,推测了L1的最近共同祖先在1983年之前出现在血清型KL47:OL101中,而KL64:O2血清型估计在2003年出现,值得注意的是,本文还预测了L1中的其他14个K基因型,其中一些形成了局部聚集(图3b)。通过预测发现北京和上海是两个主要传播源(图3c和d)。 图3 ST11菌株的群体结构和L1系的传播模式 4.在KL64和KL47分离株中存在非荚膜的CRKP 所有经基因分型鉴定为KL64或KL47的分离株均进行血清学分型,分别有7.4%(38/513)的KL64和12.2%(32/263)的KL47分离株在Quellung反应中不与相应的抗血清发生反应,这些分离株呈半透明状,多糖胶囊脲醛酸显著减少(图4a),电镜下证实为NEKp菌株(图4b)。NEKp的频率在不同身体部位的样本之间也没有显著差异(图4c)。NEKp菌株的cps区或rfaH基因存在多种突变,包括插入序列(ISs)、点突变和缺失,主要影响初始糖基转移酶基因(图4d)。此外,对49份未经处理的CRKP感染临床样本进行了宏基因组测序。在11个覆盖率大于5倍的样本中,有3个样本的cps基因被破坏,这证明了体内存在荚膜缺陷的突变(图4e)。 图4 临床分离株中荚膜缺陷的情况 5.在感染下NEKp菌株的特性分析 在体外和体内比较了NEKp/荚膜缺陷菌株和EKp(荚膜肺炎克雷伯菌)菌株,以评估荚膜合成对适应度的影响。结果发现,荚膜缺陷菌株生物膜生成增加,同时对巨噬细胞吞噬的敏感性更高(图5a-c)。小鼠腹膜内感染实验表明,同基因型的Δcps突变株相比于其亲本EKp菌株,在致死率及向肺部、肝脏和脾脏扩散的竞争能力方面均有所减弱(图5d-h)。 图5 评估荚膜合成对体外及体内适应性影响的效果 出人意料的是,血清杀菌实验揭示NEKp菌株中耐血清株的比例高于EKp菌株(图6a),此外,我们发现除O-抗原阴性株外,与去荚膜的EKp菌株相比,同基因型Δcps突变株表现出更强的血清耐受性和增强的O抗原表达。通过比较亲本EKp菌株、荚膜多糖降解酶处理过的(去荚膜)EKp菌株、同基因型Δcps及ΔcpsΔops突变株的抗血清能力,证明了荚膜多糖(CPS)与O-抗原多糖(OPS)在抵抗血清杀伤中都起着关键作用(图6b)。转录组学分析及RT-PCR也显示(图7),相较于亲本菌株,Δcps突变株中LPS和肽聚糖合成相关基因的表达上调。这些结果表明,荚膜合成的破坏增强了O-抗原的合成,最终提高了对抗血清的能力。此外,在血清杀菌活性(SBA)试验中,突变株对从感染克雷伯氏肺炎菌KL47/KL64的患者体内收集的热灭活血清显示出更高的抵抗力,这提示荚膜耗竭可能是逃避体液免疫反应的一种潜在机制(图6c)。总体而言,NEKp菌株通过增强生物膜形成、提高血清耐受性和抗血清杀菌活性展现出适应性优势,但在传播能力和抗吞噬作用上存在缺陷(图6d)。 图6 NEKp菌株在感染压力下具有生存优势 图7 WT和Δcps菌株的RNA测序和qPCR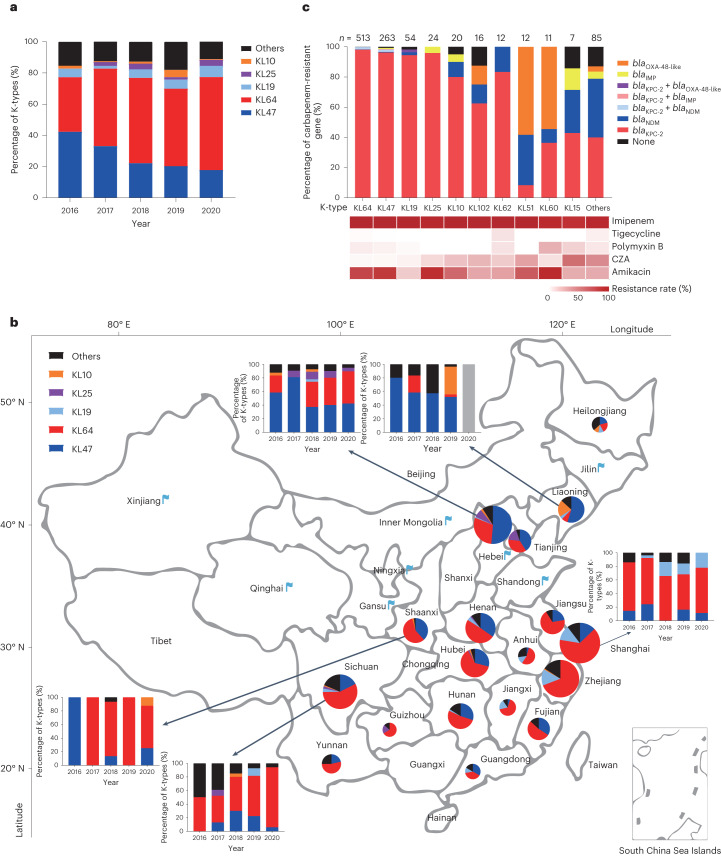
04、结 论 本文描述了中国为期五年的多中心CRKP相关感染监测,并全面概述了CRKP菌株的荚膜、耐药性以及关键毒力特征的分布与演变情况。同时,还阐述了一种CRKP的平衡进化过程,这一过程导致临床样本中维持了中等但相对稳定的无荚膜及O-抗原缺失菌株水平。
原文索引: https://doi. org/10.1016/j.scitotenv.2024.171457